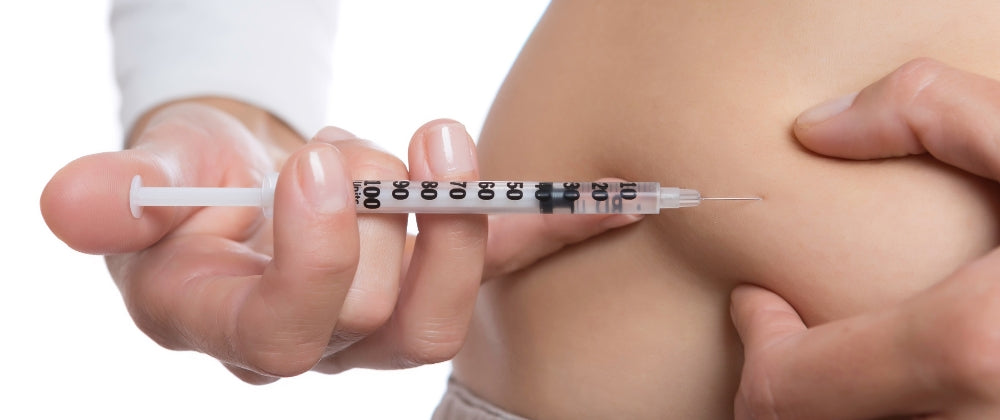
Insulin spritzen: Wann ist es notwendig?
Insulin wird gespritzt, wenn der Körper nicht mehr ausreichend eigenes produzieren kann, um den Blutzuckerspiegel zu regulieren. Dies ist vor allem bei Diabetes Typ 1 der Fall. Aber auch bei Diabetes Typ 2 kann es notwendig werden, wenn die Bauchspeicheldrüse überlastet ist.
Ob und ab welchem Wert kein Insulin gespritzt werden muss, entscheidet der Arzt. Der Zeitpunkt hängt von Deinem Blutzuckerspiegel, Deiner Ernährung und Deinem Gesundheitszustand ab. Es ist wichtig, mit Deinem Arzt oder Deiner Ärztin individuelle Ziele festzulegen. Eine zu hohe oder zu niedrige Insulinmenge kann viele Risiken mit sich bringen.
Das Wichtigste in Kürze:
Insulininjektionen sind bei Diabetes Typ 1 oder fortgeschrittenem Typ 2 erforderlich, wenn der Blutzuckerspiegel nicht mehr selbst reguliert werden kann. Ärztin oder Arzt entscheidet über den Einsatz.
Das Hormon wird ins Unterhautfettgewebe gespritzt. Eine Hautfalte hilft, die richtige Tiefe zu gewährleisten und eine Injektion in den Muskel zu vermeiden.
Geeignete Stellen sind der Bauch für schnell wirkende Präparate sowie Oberschenkel oder Gesäß für langsam wirkende Varianten.
Einstichstellen müssen regelmäßig gewechselt werden, um Hautirritationen zu vermeiden und eine gleichmäßige Aufnahme sicherzustellen.
Wann ist Insulin spritzen notwendig?
Insulin wird gespritzt, wenn der Körper nicht mehr ausreichend eigenes produzieren kann, um den Blutzuckerspiegel zu regulieren. Dies ist vor allem bei Diabetes Typ 1 der Fall. Aber auch bei Diabetes Typ 2 kann es notwendig werden, wenn die Bauchspeicheldrüse überlastet ist.
Ob und ab welchem Wert kein Insulin gespritzt werden muss, entscheidet der Arzt. Der Zeitpunkt hängt von Deinem Blutzuckerspiegel, Deiner Ernährung und Deinem Gesundheitszustand ab. Es ist wichtig, mit Deinem Arzt oder Deiner Ärztin individuelle Ziele festzulegen. Eine zu hohe oder zu niedrige Insulinmenge kann viele Risiken mit sich bringen.
Insulin spritzen Arten
Es gibt verschiedene Insulinarten, die je nach Bedarf eingesetzt werden können:
Schnelles Normalinsulin: Wird häufig gespritzt, da es schnell ins Blut gelangt, um den Blutzuckeranstieg nach dem Essen auszugleichen.
Langsam wirkendes Neutral Protamin Hagedorn Insulin: Hat eine längere Wirkzeit und wird meist verwendet, um den Grundbedarf des Körpers abzudecken.
Mischinsuline: Sie kombinieren schnelle und langsame Insuline in einem Präparat.
Richtig Insulin spritzen: Anleitung für eine sichere Anwendung
Die richtige Technik beim Insulinspritzen ist entscheidend, damit das Insulin optimal wirkt und Nebenwirkungen vermieden werden. Hier sind die wichtigsten Schritte, die Du beachten solltest:
1. Die richtige Nadel verwenden
Damit die Injektion möglichst effektiv und angenehm ist, solltest Du die richtige Nadellänge wählen. Meistens reichen Nadeln zwischen 4 und 8 mm. Kürzere Varianten verringern das Risiko, dass das Hormon zu tief in den Muskel gelangt, was die Aufnahme beeinträchtigen könnte.
2. Hautfalte bilden
Damit die Injektion ins Unterhautfettgewebe und nicht in den Muskel erfolgt, solltest Du bei dünneren Hautstellen eine Hautfalte bilden. Besonders bei schlanker Statur hilft das, die Injektion an der richtigen Stelle zu platzieren.
3. Die richtige Einstichtiefe
Das Insulin wird in die Haut gespritzt – genauer gesagt, ins Unterhautfettgewebe. Achte darauf, die Nadel nicht schräg zu halten und nicht zu tief in den Muskel zu spritzen. Andernfalls gelangt das Insulin schneller ins Blut, was den Blutzuckerspiegel unvorhersehbar beeinflussen kann.
4. Einstichstelle wechseln
Die Injektionsstelle für Insulin sollte regelmäßig gewechselt werden, um Hautreizungen oder Verhärtungen zu vermeiden. Dieses sogenannte Rotationsschema sorgt dafür, dass die Haut gesund bleibt und das Insulin gleichmäßig aufgenommen wird.
5. Richtiger Injektionsort
Der richtige Injektionsort ist entscheidend für die Wirksamkeit. Typische Insulin-Spritzstellen sind:
In den Bauch injiziert: Für schnelles Insulin, da es hier besonders schnell ins Blut gelangt.
In Po oder Oberschenkel: Für langsam wirkendes Insulin, da die Aufnahme an diesen Stellen langsamer ist.
6. Nach dem Spritzen
Lasse die Nadel nach der Injektion noch einige Sekunden in der Haut, damit das Insulin vollständig aufgenommen wird. Reinige anschließend die Einstichstelle sanft und entsorge die Nadel sicher.

Insulin spritzen: Vor oder nach dem Essen?
Wann Du das Hormon spritzen solltest, hängt davon ab, welche Art Du verwendest. Schnell wirkende Varianten, wie zum Beispiel Normalinsulin oder sogenannte kurzwirksame Insuline, werden in der Regel 10 bis 15 Minuten vor einer Mahlzeit gespritzt. Diese wirken schnell, um den Blutzuckeranstieg durch die Nahrung auszugleichen.
Langsam wirkende Präparate, wie NPH oder Basalinsuline, werden unabhängig vom Essen eingesetzt. Sie decken den Grundbedarf Deines Körpers über mehrere Stunden ab und sorgen für eine gleichmäßige Regulation des Blutzuckerspiegels.
Mischinsuline, die beide Wirkungsarten kombinieren, können je nach Therapieplan vor einer Hauptmahlzeit oder über den Tag verteilt angewendet werden. Sprich mit Deinem Arzt oder Deiner Ärztin, um genau zu klären, welches Insulin wann und in welchem Zusammenhang mit Deinen Mahlzeiten gespritzt werden sollte.
Angst vor dem Insulin spritzen überwinden
Viele Menschen haben anfangs Angst vor dem Spritzen, was völlig normal ist. Moderne Insulin-Pens machen die Anwendung jedoch deutlich einfacher und weniger schmerzhaft.
Dank ihrer dünnen Nadeln ist das Spritzen kaum spürbar. Wenn Du unsicher bist, lass Dir von Deinem Arzt oder Diabetesberater zeigen, wie Du den Insulin-Pen korrekt benutzt. Auch die Angst nimmt mit der Übung ab – je häufiger Du spritzt, desto selbstverständlicher wird es.
Mögliche Nebenwirkungen beim Insulin spritzen
Wie jede Therapie kann auch das Insulinspritzen Nebenwirkungen haben. Typische Insulin spritzen Nebenwirkungen sind:
Hautreizungen an der Einstichstelle
Kleine blaue Flecken durch Verletzungen kleiner Blutgefäße
Verhärtungen oder Verdickungen der Haut, wenn die Einstichstelle nicht regelmäßig gewechselt wird
Auch Unterzuckerungen können bei einer falschen Dosierung auftreten. Es ist daher wichtig, dass Du die vom Arzt empfohlene Menge genau einhältst. Eine Insulin-spritzen-Tabelle kann Dir dabei helfen, die richtige Dosis zu finden.
Praktische Tipps für die tägliche Anwendung: Insulin spritzen
Injektionsstelle wechseln: Nutze ein Rotationsschema, um Hautprobleme zu vermeiden.
Richtige Nadellänge: Passe die Länge der Nadel an Deine Körperstelle und Deine Statur an.
|
4 mm: |
Geeignet für Kinder, Jugendliche und Erwachsene jeder Statur. Ideal für eine schmerzarme und sichere Injektion, auch ohne Hautfalte (bei ausreichender Fettschicht). |
|
5-6 mm: |
Empfohlen für Erwachsene mit normalem oder leicht erhöhtem Körperfettanteil. Eine Hautfalte ist ratsam, besonders an dünneren Körperstellen. |
|
8 mm: |
Für Personen mit einer dickeren Fettschicht oder an Körperstellen mit mehr Gewebe, wie Oberschenkel oder Gesäß. Eine Hautfalte ist unbedingt erforderlich, um ein versehentliches Eindringen in den Muskel zu vermeiden. |
Um die Aufnahme des Insulins zu optimieren, sollte die Injektion langsam und gleichmäßig erfolgen. Eine Faustregel lautet:
Bei kleineren Dosen (< 10 Einheiten): Mindestens 5 Sekunden.
Bei größeren Dosen (> 10 Einheiten): Bis zu 10 Sekunden.
Nadel in der Haut halten: Ca. 5 Sekunden nach dem vollständigen Spritzen, damit das Insulin vollständig ins Unterhautfettgewebe gelangen kann.
Angenehme Umgebung schaffen: Stress kann das Spritzen unangenehmer machen. Nimm Dir Zeit und sorge für eine ruhige Atmosphäre.

Verabschiede Dich von einem instabilen Blutzuckerspiegel und schütze Deinen Körper mit Kräuter- und Pflanzenextrakten vor Folgeschäden.
✔️ Made in Germany
✔️ Regelmäßig geprüft
✔️ Inhaltsstoffe in Premium Qualität
✔️ Keine künstlichen Zusatzstoffe

Verabschiede Dich von einem instabilen Blutzuckerspiegel und schütze Deinen Körper mit Kräuter- und Pflanzenextrakten vor Folgeschäden.
✔️ Made in Germany
✔️ Regelmäßig geprüft
✔️ Inhaltsstoffe in Premium Qualität
✔️ Keine künstlichen Zusatzstoffe
Fazit: Richtig Insulin spritzen für maximale Wirkung
Das Spritzen dieses lebenswichtigen Hormons kann für Dich eine bedeutende Maßnahme sein. Doch nur wenn Dein Körper den Blutzuckerspiegel nicht mehr eigenständig regulieren kann. Dabei ist es wichtig, diese Behandlung nicht leichtfertig oder ohne ärztliche Anweisung einzusetzen. Sie sollte immer Teil eines gut abgestimmten Therapieplans sein, den Du zusammen mit Deinem Arzt entwickelst.
Wenn bei Dir die Notwendigkeit besteht, gibt es viele Möglichkeiten, die Anwendung einfacher und sicherer zu gestalten. Moderne Pens nehmen Dir viel Unsicherheit und sorgen dafür, dass Du Dich schnell an die neue Routine gewöhnst. Mit der richtigen Technik, dem regelmäßigen Wechsel der Einstichstellen und etwas Übung wird das Spritzen schnell zur Normalität.
Denke daran: Insulin ist eine wertvolle Unterstützung für Deinen Körper, ersetzt aber nicht einen gesunden Lebensstil.
Mit einer ausgewogenen Ernährung, regelmäßiger Bewegung kannst Du dazu beitragen, Deinen Diabetes gut in den Griff zu bekommen.
FAQ: Insulin spritzen mit dem Pen
Warum wird Insulin manchmal schlechter ins Blut aufgenommen?
Die Aufnahme des Hormons kann durch verschiedene Faktoren beeinflusst werden. Wenn es zu tief in den Muskel oder nicht korrekt ins Unterhautfettgewebe gespritzt wird, kann die Wirkung unvorhersehbar sein.
Auch verhärtete Hautstellen oder eine falsche Einstichtiefe können dazu führen, dass es langsamer oder schlechter ins Blut gelangt.
Warum ist der Oberschenkel eine gute Stelle zum Spritzen?
Der Oberschenkel eignet sich besonders für langsam wirkende Insuline wie NPH-Insulin. Die Aufnahme erfolgt hier gleichmäßiger und langsamer, wodurch eine konstante Wirkung über mehrere Stunden erzielt wird.
Wichtig ist, die Injektion ins Unterhautfettgewebe durchzuführen, idealerweise seitlich oder auf der Vorderseite des Oberschenkels.
Quellen:
Mader, J. K., et al. (2019). Insulintherapie bei Typ 2 Diabetes mellitus (Update 2019). Wiener klinische Wochenschrift. 131(1-2), 1-7.
Frid, A. H., et al. (2016). New Insulin Delivery Recommendations. Mayo Clinic Proceedings. 91(9):1231-1255.
Hamann, A. (2022). Update Typ-2-Diabetes. Die Diabetologie. 18(6):527-541.
Blanco, M., et al. (2013). Prevalence and risk factors of lipohypertrophy in insulin-injecting patients with diabetes. Diabetes & Metabolism, 39(5):445-453.